Donne e Microbiota
Il microbiota può produrre ormoni e regolarli
Il microbiota dialoga continuamente con il nostro corpo, sia con le cellule del tessuto su cui abita, sia con organi distanti. Nel “linguaggio” molecolare che microbiota e ospite utilizzano per scambiarsi informazioni, il dialogo va nelle due direzioni: dal nostro corpo al microbiota, e dal microbiota ai nostri tessuti.

Prof.ssa Alessandra Graziottin
Presidente Fondazione Graziottin - Direttrice del Centro di Ginecologia e Sessuologia Medica dell’Ospedale San Raffaele Resnati di Milano.
Le “parole” utilizzate sono molteplici. Si tratta di molecole quali ormoni, neuropeptidi, mediatori infiammatori e neurotrasmettitori, come la serotonina o la dopamina [cfr. 1 – 2 – 3 – 4]. In questa continua interazione, gli ormoni in particolare hanno un ruolo di grande rilevanza perché essenziali per differenziare e modulare le diverse popolazioni che costituiscono il microbiota stesso. Le variazioni degli ormoni nell’arco di vita della donna sono i principali fattori dinamici che modificano il microbiota: alla pubertà, nell’arco di uno stesso ciclo mestruale, in gravidanza, in puerperio/allattamento, dopo la menopausa [cfr. 5 – 6].
Il microbiota si comporta anche come una vera ghiandola endocrina. È in grado di produrre ormoni, modificarli e rispondere agli ormoni prodotti sia dall’organismo, sia introdotti dall’esterno (per bocca, per via orale, vaginale o per iniezione) [cfr. 7].
Possiamo quindi considerare il microbiota intestinale capace di interagire con l’ospite in tre modi principali.
- Il microbiota produce degli ormoni che influenzano l’ospite;
- Il microbiota regola il metabolismo degli ormoni endogeni prodotti dall’ospite;
- Il microbiota è a sua volta influenzato dagli ormoni endogeni dell’ospite.
Anche gli ormoni sessuali, come androgeni, estrogeni e progesterone, sono coinvolti in questa reciproca influenza [cfr. 4 – 5].
In questa parte ci soffermeremo sull’influenza del microbiota intestinale sul metabolismo degli estrogeni.
L’estroboloma è quell’insieme di geni, in particolare appartenenti a batteri intestinali (“enterici”), i cui prodotti sono capaci di metabolizzare gli estrogeni [cfr. 8]. L’estroboloma è stato definito così per la prima volta nel 2011 da due scienziati americani, Claudia Plotter e Martin Blaser, che predissero come l’attività dei batteri capaci di lavorare sugli estrogeni potesse avere un ruolo in patologie come il cancro [cfr. 9].
Gli estrogeni
Gli estrogeni sono gli ormoni femminili per eccellenza. Hanno un ruolo fisiologico fondamentale per il mantenimento della salute della donna.
Come tutti gli ormoni, gli estrogeni agiscono quando si legano ai loro recettori presenti sulle membrane della cellula e dentro il citoplasma, come una chiave nella serratura. Solo le cellule che presentano la serratura (“sensibili”) rispondono agli effetti indotti dagli estrogeni [cfr. 10 – 11].
Gli estrogeni hanno due grandi funzioni, riproduttive e non riproduttive.
Le funzioni riproduttive interessano:
- Ipotalamo e ipofisi, i quali producono gli ormoni follicolo-stimolante (FSH) e luteinizzante (LH) che stimolano l’ovaio;
- Ovaio, favorendo la maturazione e la liberazione della cellula uovo;
- Utero, tube e vagina;
- Mammelle.
Le funzioni non riproduttive sono legate alla riparazione e alla manutenzione delle cellule presenti in tutti gli organi e tessuti. Gli estrogeni promuovono infatti importanti aspetti come la salute cardiovascolare, il mantenimento della densità ossea, lo sviluppo e il benessere neurologico e psicologico [cfr. 12 – 13].
Gli estrogeni comprendono una famiglia di ormoni sessuali steroidei chimicamente affini che derivano dal colesterolo.
Possiamo considerarli parenti in quanto membri della stessa famiglia. I loro genitori sono gli ormoni androgeni, come testosterone e DHEA.
La trasformazione da androgeni a estrogeni avviene in tre sedi del corpo: l’ovaio, il surrene ed il tessuto adiposo [cfr. 10]. Le ovaie sono gli unici organi capaci di produrre direttamente estrogeni dal colesterolo.
Negli altri organi invece il colesterolo viene prima trasformato in ormoni androgeni, come il testosterone.
Uno speciale operaio chiamato aromatasi effettua poi la trasformazione in estrogeni.
La famiglia degli estrogeni include quattro principali elementi (Fig. 1).
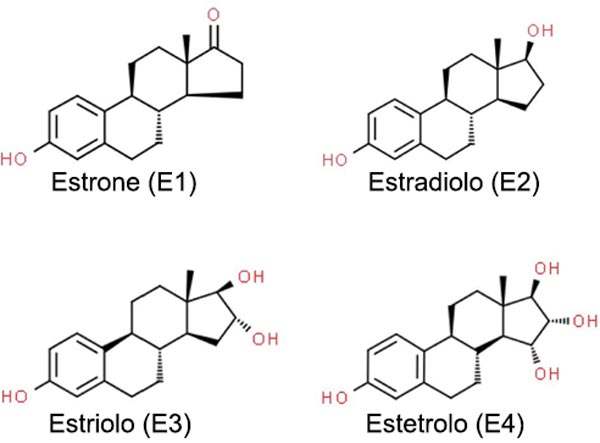
Figura 1. Estrogeni naturali umani.
Rappresentazione schematica degli estrogeni naturali estrone (E1), estradiolo (E2), estriolo (E3) ed estetriolo (E4). L’immagine è stata tratta dall’articolo Gallez A, Dias Da Silva I, Wuidar V, Foidart JM, Péqueux C.
Estetrol and Mammary Gland: Friends or Foes? J Mammary Gland Biol Neoplasia 2021;26:297–308.
https://doi.org/10.1007/s10911-021-09497-0 e tradotta dall’autrice [cfr. 14].
Estradiolo (E2). È l’ormone estrogeno più rappresentato nella donna sana, in età fertile, di peso normale.
Si misura in picogrammi per millilitro di sangue (pg/mL). La quantità di estradiolo varia molto a seconda della fase del ciclo mestruale, della gravidanza, del puerperio e della post-menopausa.
La produzione principale avviene all’interno del follicolo ovarico in maturazione (Fig. 2).
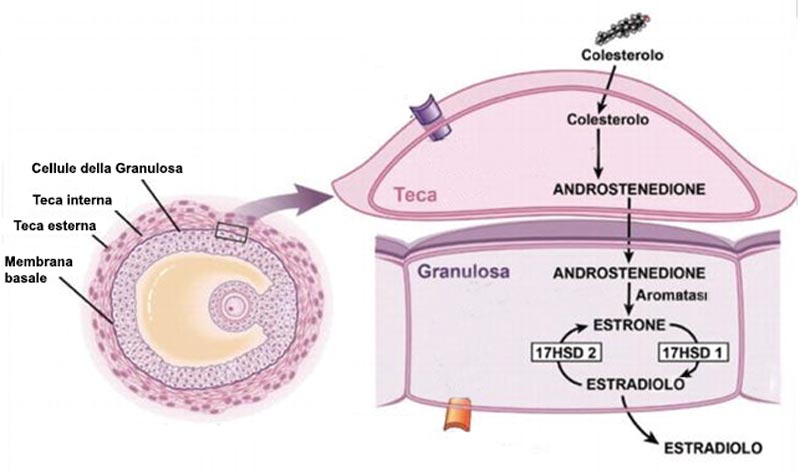
Figura 2. Via di produzione dell’estradiolo nel follicolo ovarico.
La produzione dell’estradiolo segue due percorsi:
(1) Le cellule della teca interna producono androgeni (specialmente testosterone), che vengono convertiti in estradiolo nelle cellule epiteliali della granulosa tramite l’enzima aromatasi;
(2) L’androstenedione, un altro androgeno prodotto nell’ovaio, sempre grazie all’enzima aromatasi, viene trasformato in estrone e poi in estradiolo.
L’immagine è tratta dall’articolo Patricio B-P, Sergio B-G. Normal Menstrual Cycle. Menstrual Cycle, IntechOpen; 2019. https://doi.org/10.5772/intechopen.79876 ed è stata modificata e tradotta dall’autrice.
Estrone (E1). I surreni sono le ghiandole che si trovano sopra i reni. Producono molti ormoni diversi, tra cui gli androgeni come il DHEA, e il cortisolo che è l’ormone dello stress. Gli androgeni nel tessuto adiposo vengono convertiti in estrone da un enzima chiamato aromatasi. Ecco perché più la donna è sovrappeso o obesa, più ha livelli elevati di estrone [cfr. 15]. Purtroppo, l’estrone è un ormone che aumenta la proliferazione delle cellule mammarie e dell’utero, aumentando il rischio di tumori maligni. Ecco perché mantenersi in peso-forma è essenziale per la prevenzione dei tumori “ormono-dipendenti” che colpiscono in particolare la mammella e l’utero. Alti livelli di estrone possono anche comportare cambiamenti importanti del microbiota intestinale. L’obesità condiziona il microbiota ed il microbiota può contribuire all’obesità [cfr. 16].
Estriolo (E3). È prodotto dal fegato dalla pubertà in poi. Nelle donne che hanno avuto figli la produzione di estriolo è relativamente più alta rispetto alle donne che non hanno avuto figli. I livelli nel sangue sono in genere bassi a causa dell’elevato metabolismo, sono un po’ più alti nelle urine. Durante la gravidanza, la produzione di estriolo aumenta nettamente da parte dalla placenta (Fig. 3). L’estriolo è considerato un estrogeno “dolce”. Interagisce infatti prevalentemente con i recettori estrogenici di tipo beta (serrature cellulari), che mediano gli effetti antiproliferativi e riparativi [cfr. 17].
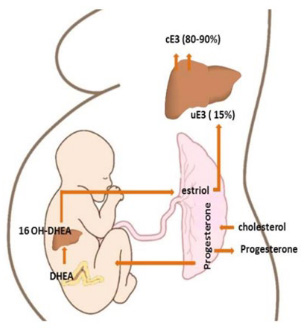
Figura 3. Biosintesi dell’estriolo (E3).
L’estriolo, che è un estrogeno molto “leggero”, è prodotto soprattutto dalla placenta durante la gravidanza. La madre apporta colesterolo alla placenta, che viene qui convertito in progesterone e rilasciato nella circolazione del bambino. Il feto riconverte nel surrene e nel fegato il progesterone in ormoni androgeni.
Questi tornano alla placenta dove vengono riconvertiti in estriolo (E3) e rientrano nel sangue della mamma.
L’immagine è tratta dall’articolo Falah N, Torday J, K. Quinney S, M. Haas D. Estriol review: Clinical applications and potential biomedical importance.
Clin Res Trials 2015;1:29–33. https://doi.org/10.15761/crt.1000109 [cfr. 18].
Estetrolo (E4). È un estrogeno esclusivamente fetale: viene infatti prodotto solo durante la gravidanza da placenta e fegato fetale. Ha funzioni estrogeniche su tutto il corpo femminile, ma per la mammella è anti-estrogenico, e quindi protettivo. Il suo ruolo più probabile è proteggere la mammella dagli altissimi livelli di estradiolo tipici della gravidanza [cfr. 14]. Per questa sua caratteristica protettiva sul seno ed estrogenica su tutti gli altri organi del corpo, è oggi al centro di moltissime ricerche. Potrebbe infatti costituire un aiuto formidabile per dare maggiore sicurezza alle terapie ormonali sostitutive dopo la menopausa [cfr. 19]. È anche utilizzato in contraccezione [cfr. 20].
Tabella 1. Livelli di estradiolo nella donna, a seconda della fase di vita.
I valori sono espressi in picogrammi/millilitro (pg/mL).
| Fase della vita della donna | Estradiolo (pg/mL) | |
|---|---|---|
| Infanzia | Fino a uno-due anni prima della pubertà, quando i livelli cominciano a salire | < di 10 |
| Ciclo mestruale | Alla fine della mestruazione | 50-100 |
| All’ovulazione | 400-600 | |
| Dalla post-ovulazione alla mestruazione | 200-300 | |
| Gravidanza | Inizio gravidanza | 300-1000 |
| A termine di gravidanza, con valori maggiori nelle gravidanze gemellari | 30.000-40.000 | |
| Puerperio/allattamento | Da 72h dopo il parto per tutto il periodo di amenorrea (assenza di mestruazioni) da allattamento | Meno di 30 |
| Post-menopausa | In assenza di terapia ormonale sostitutiva | Meno di 30 |
| Con terapia sostitutiva con estradiolo. I livelli più alti vengono in genere utilizzati nelle donne più giovani, con menopausa precoce spontanea o provocata da cure mediche (iatrogena) | 30-100 | |
Riferimenti Bibliografici
- Lach G, Schellekens H, Dinan TG, Cryan JF (2018) Anxiety, Depression, and the Microbiome: A Role for Gut Peptides. Neurotherapeutics 15:36–59. https://doi.org/10.1007/s13311-017-0585-0
- Chang C-S, Kao C-Y (2019) Current understanding of the gut microbiota shaping mechanisms. J Biomed Sci 26:59. https://doi.org/10.1186/s12929-019-0554-5
- Sun LJ, Li JN, Nie YZ (2020) Gut hormones in microbiota-gut-brain cross-talk. Chin Med J (Engl) 133:826–833. https://doi.org/10.1097/CM9.0000000000000706
- Vemuri R, Sylvia KE, Klein SL, et al (2019) The microgenderome revealed: sex differences in bidirectional interactions between the microbiota, hormones, immunity and disease susceptibility. Semin Immunopathol 41:265–275. https://doi.org/10.1007/s00281-018-0716-7
- Yoon K, Kim N (2021) Roles of Sex Hormones and Gender in the Gut Microbiota. J Neurogastroenterol Motil 27:314–325. https://doi.org/10.5056/jnm20208
- Kim YS, Unno T, Kim BY, Park MS (2020) Sex differences in gut microbiota. World J Mens Health 38:48–60. https://doi.org/10.5534/wjmh.190009
- Neuman H, Debelius JW, Knight R, Koren O (2015) Microbial endocrinology: The interplay between the microbiota and the endocrine system. FEMS Microbiol Rev 39:509–521. https://doi.org/10.1093/femsre/fuu010
- Kwa M, Plottel CS, Blaser MJ, Adams S (2016) The intestinal microbiome and estrogen receptor-positive female breast cancer. J Natl Cancer Inst 108:. https://doi.org/10.1093/JNCI/DJW029
- Plottel CS, Blaser MJ (2011) Microbiome and malignancy. Cell Host Microbe 10:324–335. https://doi.org/10.1016/j.chom.2011.10.003
- Merchenthaler I (2018) Estrogens. In: Encyclopedia of Reproduction. Elsevier, pp 176–183
- Nelson LR, Bulun SE (2001) Estrogen production and action. J Am Acad Dermatol 45:S116–S124. https://doi.org/10.1067/mjd.2001.117432
- Almeida M, Laurent MR, Dubois V, et al (2017) Estrogens and androgens in skeletal physiology and pathophysiology. Physiol Rev 97:135–187. https://doi.org/10.1152/physrev.00033.2015
- Aryan L, Younessi D, Zargari M, et al (2020) The role of estrogen receptors in cardiovascular disease. Int J Mol Sci 21:1–26. https://doi.org/10.3390/ijms21124314
- Gallez A, Dias Da Silva I, Wuidar V, et al (2021) Estetrol and Mammary Gland: Friends or Foes? J Mammary Gland Biol Neoplasia 26:297–308. https://doi.org/10.1007/s10911-021-09497-0
- Barakat R, Oakley O, Kim H, et al (2016) Extra-gonadal sites of estrogen biosynthesis and function. BMB Rep 49:488–496. https://doi.org/10.5483/BMBRep.2016.49.9.141
- Qureshi R, Picon-Ruiz M, Aurrekoetxea-Rodriguez I, et al (2020) The Major Pre- and Postmenopausal Estrogens Play Opposing Roles in Obesity-Driven Mammary Inflammation and Breast Cancer Development. Cell Metab 31:1154-1172.e9. https://doi.org/10.1016/j.cmet.2020.05.008
- Ali ES, Mangold C, Peiris AN (2017) Estriol: Emerging clinical benefits. Menopause 24:1081–1085. https://doi.org/10.1097/GME.0000000000000855
- Falah N, Torday J, K. Quinney S, M. Haas D (2015) Estriol review: Clinical applications and potential biomedical importance. Clin Res Trials 1:29–33. https://doi.org/10.15761/crt.1000109
- Gallez A, Blacher S, Maquoi E, et al (2021) Estetrol combined to progestogen for menopause or contraception indication is neutral on breast cancer. Cancers (Basel) 13:. https://doi.org/10.3390/cancers13102486
- Grandi G, Del Savio MC, Lopes da Silva-Filho A, Facchinetti F (2020) Estetrol (E4): the new estrogenic component of combined oral contraceptives. Expert Rev Clin Pharmacol 13:327–330. https://doi.org/10.1080/17512433.2020.1750365